L'utilisation de la radioactivité dans le secteur médical : tout ce qu'il faut savoir
Chaque année, beaucoup d’entre nous passent une radio ou un scanner, ou doivent suivre un traitement par radiothérapie. Mais savez-vous d’où viennent ces procédés et comment ils agissent sur nos corps ? Autant d’informations nécessaires pour comprendre leurs bienfaits mais aussi leurs impacts.
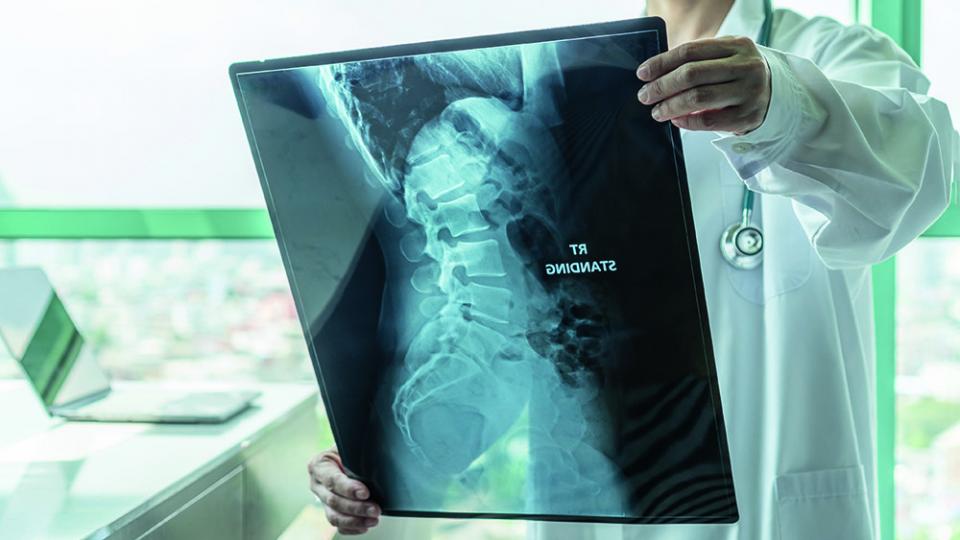
La découverte des rayons X en 1895 (par Wilhelm Röntgen) puis le développement de l’usage de la radioactivité artificielle dans les années 1930 ont révolutionné la médecine. Au fil du temps et des découvertes, les procédés et instruments associés ont été améliorés et se sont multipliés jusqu’à devenir une spécialité : la médecine nucléaire. Quelles sont les principales techniques utilisées et à quelles fins ?
Un diagnostic optimal
L’imagerie médicale (radiologie) est sans doute celle qui a le plus bénéficié des recherches. Pour détecter fractures ou anomalies, la radiographie et le scanner ont vu le jour. Tous deux utilisent des rayons X, c’est-à-dire des rayonnements électromagnétiques de haute puissance. Capables de traverser le corps, ils atteignent ensuite le film photosensible dont est équipé un appareil de radiographie, ou les capteurs de scanners, pour produire des images des tissus à analyser. On parle ici d’imagerie morphologique.
Il existe aussi des méthodes d’imagerie dite « fonctionnelle », qui permettent d’observer la structure et le fonctionnement d’un organe et de détecter inflammations, infections ou tumeurs. Les deux techniques les plus courantes sont la scintigraphie et la tomographie par émission de positons (TEP). La première consiste à administrer au patient et en petite quantité, une substance radioactive émettrice de rayonnements gamma (ou « traceur radioactif »), qui se fixe sur l’organe ou le tissu à explorer. La TEP utilise quant à elle des émetteurs de positons, et facilite notamment le dépistage précoce des cancers et leur suivi.
EN FRANCE
Le secteur médical représente 35 % de l’exposition moyenne de la population aux rayonnements ionisants (source IRSN)
Rayonnements : des traitements de plus en plus ciblés
Les radioéléments sont également utilisés pour traiter des maladies. Les cancers en priorité. Diverses techniques de radiothérapie se sont ainsi développées, utilisant différentes sources radioactives. Leur principe est commun : irradier les cellules cancéreuses pour altérer leur ADN, les empêcher de se multiplier, et finalement les détruire, tout en préservant le mieux possible les tissus sains et les organes avoisinants.
Les professionnels de santé peuvent avoir recours à des méthodes de radiothérapie externe, de protonthérapie ou de curiethérapie. Les deux premières consistent à irradier les cellules via une source située à distance du patient ; la seconde, à introduire les sources radioactives directement au contact ou à l’intérieur de la tumeur (radiothérapie métabolique).
Médecine et déchets radioactifs : quel est le rôle de l'Andra ?
Les établissements de santé utilisant des radionucléides sont tenus de transmettre chaque année à l’Andra un inventaire des déchets radioactifs qu’ils détiennent. Les déchets contaminés (effluents liquides ou gazeux, aiguilles, gants, compresses, tubes, etc.) sont conditionnés dans des emballages adaptés. S’ils contiennent ou sont contaminés par des radionucléides de période* radioactive inférieure à 100 jours, ils seront entreposés sur place dans des locaux spécifiques jusqu'à ce que leur radioactivité ait spontanément disparu, avant d’être éliminés comme des déchets non radioactifs. Les déchets dont la période radioactive est supérieure à 100 jours sont quant à eux collectés par l’Andra puis regroupés au Cires (Centre industriel de regroupement, d’entreposage et de stockage) avant d’être traités, conditionnés, puis, selon leur catégorie, soit stockés soit entreposés pour les déchets ne disposant pas encore de solution de stockage.
*période radioactive (ou demi-vie) : temps nécessaire pour que la moitié des atomes se désintègrent naturellement.
En savoir + :
« Gare aux risques de surexposition »

©ASNOeil_public/M.Zumstein
Comment les rayonnements ionisants ont-ils fait évoluer la médecine ?
Michel Bourguignon :Qu’il s’agisse de prévention, de détection ou de traitement, la médecine s’est vue enrichie grâce aux techniques utilisant les rayonnements ionisants : rayons X et radioactivité. Avant les techniques d’imagerie développées en radiologie et en médecine nucléaire notamment, on pouvait attendre des semaines pour avoir un diagnostic. Et l’usage des rayonnements continue de se développer vers des actes radioguidés, par exemple chirurgicaux, plus précis et moins invasifs.
Pour autant, vous expliquez que l’utilisation des rayonnements ionisants n’est pas anodine…
M. B. : Effectivement. Même si la balance bénéfice risque est indéniable, ces différentes techniques exposent les patients à des doses de radiation qui, si elles se répètent et/ou sont trop importantes, peuvent engendrer des effets néfastes pour la santé. En France par exemple, l’imagerie médicale est devenue la première source d’exposition aux rayonnements ionisants, devant les rayonnements naturels.
Que fait-on pour contrôler l’utilisation des techniques irradiantes en médecine ?
M. B. : Pour l’Autorité de sûreté nucléaire (ASN), en charge du contrôle de la radioprotection dans le domaine médical, comme pour les professionnels de santé et les associations de protection des patients, l’objectif est clair : il faut maîtriser ces expositions. C’est pour cette raison que deux grands principes doivent guider tout recours à ces techniques, notamment pour l’imagerie : justification et optimisation. C’est pourquoi la réglementation oblige les médecins à justifier leur demande et les radiologues à la confirmer, à optimiser la réalisation de l’examen et à donner des informations sur les doses de rayonnements délivrés. De plus, un guide du bon usage des examens d’imagerie médicale (justification) ainsi qu’un guide des procédures (optimisation) ont été mis au point par les professionnels à la demande de l’ASN. Au-delà, il faudra augmenter le parc d’imagerie médicale à résonance magnétique (IRM), une technique qui se substitue de mieux en mieux au scanner et n’émet pas de rayonnements ionisants.
Comment sensibiliser les patients à cette question ?
M. B. : Si l’investissement dans du matériel moderne et adéquat et l’implication des médecins sont indispensables, la vigilance des patients et leur confiance envers les professionnels de santé sont aussi centrales. Pour soigner une fracture de l’avant-bras, il suffit de faire une radio, réduire la fracture, mettre un plâtre et attendre environ 6 semaines pour que ça se répare. Pas la peine de faire une radio toutes les semaines !

